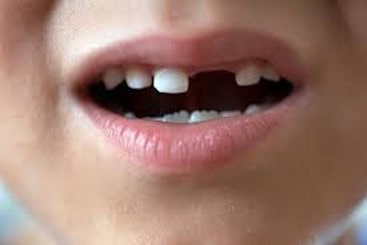
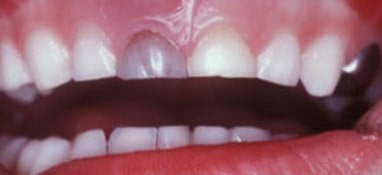
صدمات تروماتیک دندان های دائمی و شیری و راهکار نجات آنها

چه زمانی باید نگران بیرون نیامدن دندان های شیری باشیم؟
بهمن ۲, ۱۴۰۲
بریس پارسیل چیست و در چه مواردی کاربرد دارد؟
اسفند ۳, ۱۴۰۲در این نوشته می خوانید:
- ملاحظات ویژه برای ضربه به دندان های شیری
- دندان های نابالغ در مقایسه با دندان های دائمی بالغ
- کنده شدن دندان های دائمی
- کمک های اولیه برای دندان های کنده شده در محل تصادف
- دستورالعمل های درمانی برای دندان های دائمی کنده شده
- دستورالعمل های درمان برای دندان های دائمی کنده شده با اپکس بسته
- زمان خشک شدن بیشتر از ۶۰ دقیقه یا دلایل دیگری که حاکی از زنده نبودن سلول ها هستند.
- دستورالعمل های درمان دندان های دائمی کنده شده با اپکس باز
- بی حسی ها
- آنتی بیوتیک ها
- کزاز
- آتل زدن دندان های مجدداً کاشته شده
- دستورالعمل های بیمار
- ملاحظات اندودونتیک
- کنترل بالینی
صدمات تروماتیک دندانی (TDIها) اغلب در کودکان و افراد بزرگسال جوان رخ می دهند و ۵ درصد از کل آسیب ها را شامل می شوند. ۲۵ درصد از تمام کودکان مدرسه ای ترومای دندانی را تجربه کرده اند و ۳۳ درصد از افراد بزرگسال ضربه به دندان دائمی را تجربه کرده اند که اکثر آسیب ها قبل از ۱۹ سالگی رخ می دهند. آسیب های لاکسیشن یا خارج شدن دندان از حفره شایع ترین TDI در دندان های شیری هستند، در حالی که شکستگی تاج بیشتر برای دندان های دائمی گزارش می شود. تشخیص مناسب، طراحی درمان و پیگیری برای اطمینان از نتیجه مطلوب مهم هستند.
هدف این مقاله ارائه اطلاعات برای مراقبت های فوری و اورژانسی TDIها است. این قابل درک است که برخی از درمان های بعدی ممکن است به مداخلات ثانویه و ثالثه شامل متخصصان با تجربه در ترومای دندان نیاز داشته باشند.
ملاحظات ویژه برای ضربه به دندان های شیری
اغلب معاینه و درمان کودک خردسال به دلیل عدم همکاری و ترس او دشوار هستند. این وضعیت هم برای کودک و هم برای والدین ناراحت کننده است. مهم است به خاطر داشته باشید که ارتباط نزدیکی بین اَپِکس ریشه دندان شیری آسیب دیده و جوانه دندان دائمی زیرین وجود دارد. ناهنجاری دندان، دندان های نهفته و اختلالات رویش در رشد دندان های دائمی از جمله پیامدهایی هستند که می توانند در پی آسیب شدید به دندان های شیری و یا استخوان آلوئول رخ دهند. بلوغ و توانایی کودک برای تحمل شرایط اورژانسی، زمان افتادن دندان آسیب دیده و اکلوژن، همگی عوامل مهمی هستند که روی درمان تأثیر می گذارند. تروماهای مکرر در کودکان عادی هستند.
دندان های نابالغ در مقایسه با دندان های دائمی بالغ
باید تمام تلاش لازم برای حفظ حیات پالپ در دندان دائمی نابالغ انجام شود تا از رشد مستمر ریشه اطمینان حاصل شود. اکثریت قریب به اتفاق TDI ها در کودکان و نوجوانان رخ می دهند که در آنها از دست دادن دندان عواقب مادام العمر دارد. دندان دائمی نابالغ ظرفیت قابل توجهی برای بهبود بعد از قرار گرفتن تروماتیک پالپ در معرض محیط دهان، آسیب لاکسیشن و شکستگی ریشه دارد.
کنده شدن دندان های دائمی
پیش آگهی دندان های دائمی کنده شده تا حد زیادی به اقدامات انجام شده در محل حادثه بستگی دارد. ارتقاء آگاهی عمومی از کمک های اولیه برای دندان کنده شده به شدت تشویق می شود. انتخاب های درمانی و پیش آگهی دندان کنده شده تا حد زیادی به حیات رباط پریودنتال (PDL) و بلوغ ریشه بستگی دارد.
دستورالعمل های بیمار و والدین
همکاری بیمار برای مراجعات بعدی و مراقبت های خانگی به بهبود بهتر بعد از TDI کمک می کند. هم به بیماران و هم به والدین بیماران جوان باید در مورد مراقبت از دندان یا دندان های آسیب دیده برای بهبودی بهینه، پیشگیری از آسیب بیشتر با اجتناب از شرکت در ورزش های تماسی و پر برخورد، رعایت دقیق بهداشت دهان و دندان و شستشو با یک آنتی باکتریال مانند کلرهگزیدین گلوکونات ۱/۰ درصد فاقد الکل به مدت ۱ تا ۲ هفته توصیه شود. در عوض، در یک کودک خردسال، مطلوب است که کلرهگزیدین گلوکونات را با یک سواب پنبه ای در ناحیه آسیب دیده بمالید. استفاده از پستانک باید محدود شود.
خارج شدن دندان های دائمی از حفره در ۵/۰ تا ۳ درصد از آسیب های دندانی مشاهده می شود. مطالعات متعدد نشان می دهند که این آسیب یکی از جدی ترین آسیب های دندانی است و پیش آگهی آن به شدت به اقدامات انجام شده در محل حادثه و بلافاصله پس از خارج شدن دندان از حفره بستگی دارد. در اکثر موارد کاشت مجدد درمان انتخابی است، اما همیشه نمی تواند بلافاصله انجام شود. یک مدیریت اورژانسی و طرح درمان مناسب برای پیش آگهی خوب مهم هستند. همچنین موقعیت هایی وجود دارند که در آنها کاشت مجدد توصیه نمی شود (مانند پوسیدگی شدید یا بیماری پریودنتال، بیماری که همکاری نمی کند، شرایط پزشکی شدید (مانند سرکوب سیستم ایمنی و بیماری های شدید قلبی) که باید با آنها به صورت جداگانه برخورد شود. کاشت مجدد ممکن است با موفقیت دندان را نجات دهد، اما توجه به این نکته مهم است که برخی از دندان های کاشته شده شانس کمتری برای بقاء طولانی مدت دارند و حتی ممکن است در مراحل بعدی از دست بروند یا کشیده شوند.
دستورالعمل های مدیریت اورژانسی برای ارائه بهترین مراقبت ممکن به شیوه ای کارآمد مفید هستند. انجمن بین المللی تروماتولوژی دندانی (IADT) پس از بروز رسانی تحقیقات دندانپزشکی و بحث در گروه های متخصص، یک بیانیه اجماع ایجاد کرده است.
محققان و پزشکان بین المللی با تجربه از تخصص های مختلف و دندانپزشکی عمومی در این گروه ها حضور داشتند. در مواردی که داده ها قطعی به نظر نمی رسیدند، توصیه ها بر اساس نظر اجماع و در برخی موارد بر اساس تصمیم اکثریت بین اعضای هیئت مدیره IADT بود. همه توصیه ها شواهد مبتنی بر سطح بالایی نیستند. بنابراین دستورالعمل ها باید به عنوان بهترین شواهد و عملکرد فعلی بر اساس تحقیقات گذشته و نظر متخصصان در نظر گرفته شوند.
دستورالعمل ها باید در تصمیم گیری به دندانپزشکان، سایر متخصصان مراقبت های بهداشتی و بیماران کمک کنند. همچنین، آنها باید معتبر، به آسانی قابل درک و با هدف ارائه مراقبت مناسب، عملی و تا حد امکان مؤثر و کارآمد باشند. این قابل درک است که دستورالعمل ها باید با قضاوت در مورد شرایط بالینی خاص، قضاوت پزشکان و ویژگی های بیماران، شامل اما نه محدود به همکاری، امور مالی و درک پیامدهای فوری و بلند مدت جایگزین های درمانی در مقایسه با عدم درمان اعمال شوند. IADT نمی تواند و تضمین نمی کند که نتایج مطلوب ناشی از رعایت دقیق دستورالعمل ها باشند، اما معتقد است که استفاده از آنها می تواند شانس یک نتیجه مطلوب را به حداکثر برساند. دستورالعمل ها تحت به روز رسانی دوره ای هستند. دستورالعمل های زیر توسط انجمن بین المللی تروماتولوژی دندانی (IADT) مجموعه ای از دستورالعمل های بروز شده را بر اساس دستورالعمل های اصلی منتشر شده در سال ۲۰۰۷ نشان می دهد.
تصمیم نهایی در مورد مراقبت از بیمار با دندان های دائمی از دست رفته، در درجه اول در دست دندانپزشک معالج است. به دلایل اخلاقی، مهم است که دندانپزشک اطلاعات مربوط به درمان را در اختیار بیمار و قیم قرار دهد، بنابراین بیمار و قیم نیز تا حد امکان در فرآیند تصمیم گیری تأثیر داشته باشند.
کمک های اولیه برای دندان های کنده شده در محل تصادف

کمک های اولیه برای دندان های کنده شده در محل تصادف
دندانپزشکان باید در مورد کمک های اولیه برای دندان های کنده شده همیشه آماده ارائه توصیه های مناسب به افراد باشند. یک دندان دائمی کنده شده یکی از معدود شرایط اورژانسی واقعی در دندانپزشکی است. علاوه بر افزایش آگاهی عمومی، به عنوان مثال توسط کمپین های رسانه های جمعی، متخصصان مراقبت های بهداشتی.
پرستاران و معلمان باید اطلاعاتی در مورد چگونگی ادامه این آسیب های شدید غیرمنتظره دریافت کنند. همچنین، ممکن است دستورالعمل ها از طریق تلفن به افراد حاضر در محل اورژانس داده شوند.
کاشت مجدد فوری بهترین درمان در محل حادثه است. اگر به دلایلی نمی توان این کار را انجام داد، جایگزین هایی مانند استفاده از روش های نگهداری مختلف وجود دارند.
در صورت کنده شدن دندان، مطمئن شوید که دندان دائمی است (دندان های شیری نباید دوباره کاشته شوند).
- بیمار را آرام نگه دارید.
- دندان را پیدا کنید و آن را از تاج (قسمت سفید) بردارید. از لمس ریشه خودداری کنید.
- اگر دندان کثیف است، آن را به طور مختصر (حداکثر ۱۰ ثانیه) زیر آب سرد جاری بشویید و جای آن را تغییر دهید. سعی کنید بیمار یا سرپرست او را برای کاشت مجدد دندان تشویق کنید. هنگامی که دندان در جای خود قرار گرفت، یک دستمال را گاز بگیرید تا آن را در موقعیت خود نگه دارید.
- اگر این امکان وجود ندارد یا به دلایل دیگری که کاشت مجدد دندان کنده شده امکان پذیر نیست (مثلاً بیمار بیهوش است)، دندان را داخل یک لیوان شیر یا یک محیط نگهداری مناسب دیگر قرار داده و آن را همراه بیمار به کلینیک اورژانس بیاورید. همچنین می توان دندان را داخل دهان حمل کرد، و در صورت هوشیار بودن بیمار، آن را داخل لب یا گونه نگه داشت. اگر بیمار خیلی کم سن باشد، ممکن است دندان را ببلعد بنابراین توصیه می شود بیمار در ظرفی تف کند و دندان را درون آن بگذارید. از نگهداری آن درون آب خودداری کنید.
- اگر در محل حادثه به محیط های نگهداری یا حمل و نقل ویژه (مثلاً محیط کشت یا حمل و نقل بافت، محیط ذخیره سازی متعادل هنکس (HBSS یا سالین) دسترسی وجود داشته باشد، ترجیحاً می توان از چنین محیط هایی استفاده کرد.
- فوراً به دنبال درمان اورژانسی دندانپزشکی باشید.
دستورالعمل های درمانی برای دندان های دائمی کنده شده
انتخاب درمان به بلوغ ریشه (باز یا بسته بودن اَپِکس) و وضعیت سلول های لیگامان پریودنتال مربوط می شود. وضعیت سلول ها به محیط ذخیره سازی و زمانی بستگی دارد که دندان خارج از دهان سپری می کند، بخصوص زمان خشکی برای بقای سلول ها حیاتی است. پس از زمان خشک شدن ۶۰ دقیقه ای یا بیشتر، تمام سلول های PDL قابل زنده ماندن نیستند. به همین دلیل، زمان خشک شدن دندان، قبل از کاشت مجدد یا قرار گرفتن آن درون محیط نگهداری، برای ارزیابی تاریخچه بیمار بسیار مهم است.
از نقطه نظر بالینی، برای پزشک مهم است که قبل از شروع درمان، وضعیت سلول ها را با طبقه بندی دندان کنده شده به یکی از سه گروه زیر ارزیابی کند:
- سلول های PDL به احتمال زیاد زنده هستند (یعنی دندان بلافاصله یا پس از مدت بسیار کوتاهی در محل حادثه دوباره کاشته شده است).
- سلول های PDL ممکن است زنده باشند اما در معرض خطر قرار داشته باشند. دندان در محیط نگهداری (مانند محیط کشت بافت، HBSS، سالین، شیر یا بزاق و کل زمان خشک شدن کمتر از ۶۰ دقیقه بوده است) نگهداری شده است.
- سلول های PDL زیست پذیر نیستند. نمونه هایی از این موارد زمانی هستند که سابقه تروما به ما می گوید که کل زمان خشک بودن خارج از دهان بیشتر از ۶۰ دقیقه بوده است، صرف نظر از اینکه آیا دندان در یک محیط دیگر نگهداری شده است یا نه، یا اینکه محیط نگهداری غیرفیزیولوژیک بوده است.
دستورالعمل های درمان برای دندان های دائمی کنده شده با اپکس بسته
دندان قبل از ورود بیمار به کلینیک دوباره کاشته شده است.
- دندان را در جای خود بگذارید.
- محل را با اسپری آب، سالین یا کلرهگزیدین تمیز کنید.
- در صورت وجود پارگی لثه آن را بخیه بزنید.
- موقعیت طبیعی دندان کاشته شده را هم از نظر بالینی و هم از نظر رادیوگرافی بررسی کنید.
- یک اسپلینت انعطاف پذیر را تا ۲ هفته اعمال کنید.
- آنتی بیوتیک های سیستمیک تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
- درمان ریشه را ۷ تا ۱۰ روز پس از کاشت مجدد و قبل از برداشتن اسپلینت آغاز کنید.
دندان در یک محیط نگهداری فیزیولوژیک یا محیط متعادل اسمولالیته و یا خشک نگهداری شده است، زمان خشکی خارج از دهان کمتر از ۶۰ دقیقه بوده است.
محیط های نگهداری فیزیولوژیک عبارتند از: محیط کشت بافت و محیط انتقال سلول. نمونه هایی از محیط های متعادل اسمولالیته عبارتند از HBSS، سالین و شیر. از بزاق نیز می توان استفاده کرد.
- سطح ریشه و سوراخ آپیکال را با یک جریان نمک تمیز کنید و دندان را در سالین خیس کنید، بدین ترتیب آلودگی و سلول های مرده از سطح ریشه حذف می شوند.
- بی حسی موضعی اعمال کنید.
- حفره را با آب نمک شستشو دهید.
- حفره آلوئولار را بررسی کنید. در صورت شکستگی دیواره حفره، مکان آن را با یک ابزار مناسب تغییر دهید.
- دندان را به آرامی با فشار دیجیتالی جزئی دوباره بکاریئ. از اعمال فشار خودداری کنید.
- پارگی لثه بخیه را در صورت وجود بخیه بزنید.
- موقعیت طبیعی دندان کاشته شده را هم از نظر بالینی و هم از نظر رادیوگرافی بررسی کنید.
- یک اسپلینت انعطاف پذیر را تا ۲ هفته، دور از لثه، قرار دهید.
- آنتی بیوتیک های سیستمیک را تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
- درمان ریشه را ۷ تا ۱۰ روز پس از کاشت مجدد و قبل از برداشتن اسپلینت آغاز کنید.
زمان خشک شدن بیشتر از ۶۰ دقیقه یا دلایل دیگری که حاکی از زنده نبودن سلول ها هستند.
کاشت مجدد با تأخیر پیش آگهی طولانی مدت بدی دارد. رباط پریودنتال نکروز خواهد شد (از دست خواهد رفت) و انتظار نمی رود که بهبود یابد. در کاشت مجدد با تأخیر، هدف علاوه بر ترمیم دندان به دلایل زیبایی، عملکردی و روانشناختی، حفظ کانتور استخوان آلوئولار است اما نتیجه نهایی مورد انتظار آنکیلوز و تحلیل ریشه است و در نهایت دندان از دست خواهد رفت.
تکنیک کاشت مجدد با تأخیر به شرح زیر است:
- بافت نرم غیر زنده چسبیده را با یک گاز استریل با دقت بردارید. بهترین راه برای این امر هنوز مشخص نشده است.
- درمان ریشه دندان را می توان قبل از کاشت مجدد یا بعد از آن انجام داد.
- در موارد کاشت مجدد با تأخیر، درمان ریشه باید یا قبل از کاشت مجدد روی دندان انجام شود یا مانند سایر موارد کاشت مجدد، ۷ تا ۱۰ روز بعد انجام شود.
- بی حسی موضعی اعمال کنید.
- حفره را با آب نمک شستشو دهید.
- حفره آلوئولار را بررسی کنید. در صورت شکستگی دیواره حفره، مکان آن را با ابزار مناسب تغییر دهید.
- دندان را دوباره بکارید.
- در صورت وجود پارگی لثه، آن را بخیه بزنید.
- موقعیت طبیعی دندان کاشته شده را از نظر بالینی و رادیوگرافی بررسی کنید.
- دندان را به مدت ۴ هفته با استفاده از یک اسپلینت انعطاف پذیر تثبیت کنید.
- آنتی بیوتیک های سیستمیک را تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
به منظور کاهش سرعت جایگزینی استخوان دندان، درمان سطح ریشه با فلوراید قبل از کاشت مجدد پیشنهاد شده است (محلول فلوراید سدیم ۲% به مدت ۲۰ دقیقه) اما نباید به عنوان یک توصیه مطلق تلقی شود.
در کودکان و نوجوانان انکیلوز اغلب با قرار گرفتن دندان بالاتر از موقعیت معمول همراه است. پیگیری دقیق نیاز است و برقراری ارتباط خوب برای اطمینان از این نتیجه احتمالی توسط بیمار و سرپرست ضروری است. ترمیم های بیشتر ممکن است بعداً زمانی ضروری باشند که قرار گرفتن دندان بالاتر از موقعیت معمول (بیشتر از ۱ میلی متر) مشاهده شود.
دستورالعمل های درمان دندان های دائمی کنده شده با اپکس باز
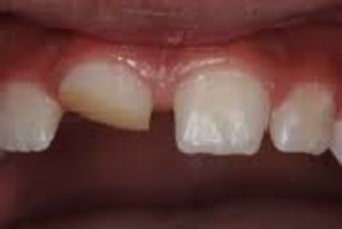
دستورالعمل های درمان دندان های دائمی کنده شده با اپکس باز
دندان قبل از ورود بیمار به کلینیک دوباره کاشته شده است
- دندان را در جای خود رها کنید.
- محل را با اسپری آب، سالین یا کلرهگزیدین تمیز کنید.
- در صورت وجود پارگی لثه آن را بخیه بزنید.
- موقعیت طبیعی دندان کاشته شده را هم از نظر بالینی و هم از نظر رادیوگرافی بررسی کنید.
- یک اسپلینت انعطاف پذیر را تا ۲ هفته اعمال کنید.
- آنتی بیوتیک های سیستمیک را تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
- هدف از کاشت مجدد دندان های در حال رشد (نابالغ) در کودکان این است که امکان عروقی سازی مجدد فضای پالپ فراهم شود. اگر این اتفاق رخ ندهد، ممکن است درمان ریشه توصیه شود.
دندان در یک محیط نگهداری فیزیولوژیک یا محیط متعادل با اسمولالیته و یا خشک نگهداری شده است، زمان خشکی خارج از دهان کمتر از ۶۰ دقیقه بوده است.
محیط های نگهداری فیزیولوژیکی عبارتند از محیط کشت بافت و محیط انتقال سلول. نمونه هایی از محیط های متعادل اسمولالیته عبارتند از HBSS، سالین و شیر. از بزاق نیز می توان استفاده کرد.
- در صورت آلودگی، سطح ریشه و سوراخ آپیکال را با سالین جاری تمیز کنید.
- نشان داده شده است که استفاده موضعی از آنتی بیوتیک ها شانس عروقی سازی مجدد پالپ را افزایش می دهد و در صورت وجود می تواند مورد توجه قرار گیرد.
- بی حسی موضعی را اعمال کنید.
- حفره آلوئولار را بررسی کنید.
- در صورت شکستگی دیواره حفره، مکان آن را با ابزار مناسب تغییر دهید.
- خون لخته شده را از داخل حفره بردارید و دندان را به آرامی با فشار دیجیتالی کمی دوباره بکارید.
- در صورت وجود پارگی لثه بخصوص در ناحیه گردن دندان آن را بخیه بزنید.
- موقعیت طبیعی دندان کاشته شده را از نظر بالینی و رادیوگرافی بررسی کنید. یک اسپلینت انعطاف پذیر را تا ۲ هفته اعمال کنید.
- آنتی بیوتیک های سیستمیک را تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
- هدف از کاشت مجدد دندان های در حال رشد (نابالغ) در کودکان این است که امکان عروقی سازی مجدد فضای پالپ فراهم شود. خطر تحلیل ریشه مرتبط با عفونت باید با احتمال عروقی سازی مجدد سنجیده شود. چنین جذبی در دندان های کودکان بسیار سریع اتفاق می افتد. اگر عروقی سازی مجدد رخ ندهد، ممکن است درمان ریشه توصیه شود.
زمان خشک شدن بیشتر از ۶۰ دقیقه یا دلایل دیگری که حاکی از زنده نبودن سلول ها هستند.
کاشت مجدد با تأخیر پیش آگهی طولانی مدت بدی دارد. رباط پریودنتال نکروز خواهد شد و انتظار نمی رود که بهبود یابد. هدف در کاشت مجدد با تأخیری، احیاء دندان به دلایل زیبایی شناختی، عملکردی و روانی و حفظ کانتور آلوئولار است. نتیجه نهایی آنکیلوز و تحلیل ریشه خواهد بود.
تکنیک کاشت مجدد با تأخیر به شرح زیر است:
- بافت نرم غیر زنده چسبیده را با گاز استریل با دقت بردارید. بهترین راه برای این امر هنوز تعیین نشده است.
- درمان ریشه دندان را می توان قبل از کاشت مجدد یا بعد از آن انجام داد.
- بی حسی موضعی اعمال کنید.
- لخته خون را با سالین جاری از داخل حفره خارج کنید. حفره آلوئولار را بررسی کنید. در صورت شکستگی دیواره حفره، مکان آن را با ابزار مناسب تغییر دهید.
- دندان را به آرامی با فشار دیجیتالی جزئی دوباره بکارید. در صورت وجود پارگی لثه آن را بخیه بزنید. موقعیت طبیعی دندان کاشته شده را از نظر بالینی و رادیوگرافی بررسی کنید.
- دندان را به مدت ۴ هفته با استفاده از یک اسپلینت انعطاف پذیر تثبیت کنید.
- آنتی بیوتیک های سیستمیک را تجویز کنید.
- حفاظت از کزاز را بررسی کنید.
- دستورالعمل های بیمار را بدهید.
به منظور کاهش سرعت تعویض استخوانی دندان، درمان سطح ریشه با فلوراید قبل از کاشت مجدد (محلول فلوراید سدیم ۲ درصد به مدت ۲۰ دقیقه) پیشنهاد شده است، اما نباید به عنوان یک توصیه مطلق تلقی شود.
آنکیلوز پس از کاشت مجدد با تأخیر اجتناب ناپذیر است و باید مورد توجه قرار گیرد. در کودکان و نوجوانان انکیلوز اغلب با قرار گرفتن بالاتر از سطح معمول همراه است. پیگیری دقیق نیاز است و ارتباط خوب برای اطمینان از این نتیجه احتمالی توسط بیمار و سرپرست ضروری است. هنگامی که بالاتر قرار گرفتن از حد معمول (بیشتر از ۱ میلی متر) مشاهده می شود، ترمیم ممکن است ضروری باشد.
بی حسی ها
به بیماران و سرپرستان توصیه می شود که کاشت مجدد را در محل حادثه بدون بی حسی انجام دهند. با این حال، در کلینیک، جایی که بی حس کننده های موضعی در دسترس هستند، نیازی به حذف بی حسی موضعی نیست، بخصوص که اغلب آسیب های همزمان وجود دارند. گاهی اوقات این نگرانی مطرح می شود که آیا با استفاده از تنگ کننده عروق موجود در بی حس کننده ها خطراتی برای به خطر افتادن بهبودی وجود دارد یا خیر. شواهد برای حذف تنگ کننده عروق در ناحیه دهان و فک و صورت ضعیف است و قبل از ارائه هرگونه توصیه ای علیه استفاده از آنها باید مستندات بیشتری ارائه شوند. بی حسی بلوکی (مثلاً بلوک عصب زیر چشمی) ممکن است به عنوان جایگزینی برای بی حسی انفیلتریشن در نواحی آسیب دیده تر در نظر گرفته شود و باید با تجربه پزشکان از چنین تکنیک های مسدود کننده ای مرتبط باشد.
آنتی بیوتیک ها
ارزش تجویز سیستمیک آنتی بیوتیک ها در انسان پس از کاشت مجدد همچنان سؤال برانگیز است زیرا مطالعات بالینی ارزش آن را نشان نداده اند. با این حال، مطالعات تجربی معمولاً اثرات مثبتی روی بهبود پریودنتال و پالپ نشان داده اند، بویژه هنگامی که به صورت موضعی تجویز می شوند. به همین دلیل در اکثر مواقع پس از کاشت مجدد دندان آنتی بیوتیک توصیه می شود. علاوه بر این، وضعیت پزشکی بیمار یا آسیب های همزمان ممکن است پوشش آنتی بیوتیکی را تضمین کنند.
برای تجویز سیستمیک تتراسایکلین نخستین انتخاب در دوز مناسب برای سن و وزن بیمار در هفته اول بعد از کاشت مجدد است. خطر تغییر رنگ دندان های دائمی باید قبل از تجویز سیستمیک تتراسایکلین در بیماران جوان در نظر گرفته شود. در بسیاری از کشورها تتراسایکلین برای بیماران زیر ۱۲ سال توصیه نمی شود. پنی سیلین فنوکسی متیل پنی سیلین (Pen V)، یا آموکسی سیلین، در دوز مناسب برای سن و وزن در هفته اول، می توانند به عنوان جایگزین تتراسایکلین تجویز شوند.
آنتی بیوتیک های موضعی (مینوسایکلین یا داکسی سایکلین، ۱ میلی گرم در هر ۲۰ میلی لیتر سالین به مدت ۵ دقیقه خیساندن) به نظر می رسد که از نظر تجربی تأثیر مفیدی در افزایش احتمال مجدد ایجاد عروق خونی در فضای پالپ و التیام پریودنتال دارند و ممکن است در دندان های نابالغ در نظر گرفته شوند.
کزاز
در صورتی که دندان کنده شده با خاک تماس داشته باشد یا پوشش کزاز نامشخص باشد، بیمار را برای نیاز به ارزیابی برای کزاز به پزشک ارجاع دهید.
آتل زدن دندان های مجدداً کاشته شده
بهترین روش برای حفظ دندانی که موقعیت آن تغییر کرده است در موقعیت صحیح، ایجاد راحتی بیمار و بهبود عملکرد، استفاده از اسپلینت در نظر گرفته می شود. مطالعات نشان داده اند که اگر دندانی که مجدداً کاشته شده است برای مقداری حرکت فرصت داشته باشد و زمان آتل بندی (اسپلینت) خیلی طولانی نباشد، ترمیم پریودنتال و پالپ افزایش می یابد. با توجه به این موضوع، تاکنون هیچ نوع خاصی از اسپلینت مربوط به نتایج بهبودی وجود ندارد. اسپلینت باید بر روی سطوح باکال دندان های فک بالا قرار گیرد تا امکان دسترسی لینگوال برای درمان های ریشه و جلوگیری از تداخل اکلوزال فراهم شود.
دندان های دائمی مجدداً کاشته شده باید تا ۲ هفته آتل بندی شوند. انواع مختلفی از اسپلینت های اسید اچ چسبانده شده به طور گسترده برای تثبیت دندان های کنده شده مورد استفاده قرار گرفته اند، زیرا امکان رعایت بهداشت دهان و دندان را فراهم می کنند و به خوبی توسط بیماران تحمل می شوند.
دستورالعمل های بیمار
همکاری بیمار برای مراجعات بعدی و مراقبت در منزل به بهبود رضایت بخش پس از آسیب کمک می کند. باید هم به بیماران و هم به سرپرستان بیماران کم سن در مورد مراقبت از دندان کاشته شده برای بهبود بهینه و جلوگیری از آسیب بیشتر توصیه شود.
- از شرکت در ورزش های پر برخورد خودداری کنید.
- رژیم غذایی نرم تا ۲ هفته. پس از آن عملکرد طبیعی هر چه سریع تر که ممکن است.
- بعد از هر وعده غذایی با یک مسواک نرم مسواک بزنید.
- دو بار در روز به مدت ۱ هفته از دهانشویه کلرهگزیدین (۱/۰ %) استفاده کنید.
ملاحظات اندودونتیک
در صورتی که مشخص شود درمان ریشه نیاز است (دندان هایی با اپکس بسته)، زمان ایده آل برای شروع درمان ۷ تا ۱۰ روز پس از کاشت مجدد است. هیدروکسید کلسیم به عنوان یک داروی داخل کانالی تا حداکثر ۱ ماه توصیه می شود و سپس کانال ریشه با مواد قابل قبول پر می شود. از سوی دیگر، اگر خمیر آنتی بیوتیک کورتیکواستروئیدی برای استفاده به عنوان یک داروی ضد التهابی و ضد آوند درون کانالی انتخاب شود، ممکن است بلافاصله یا در مدت کوتاهی پس از کاشت مجدد گذاشته شود و حداقل ۲ هفته باقی بماند. اگر آنتی بیوتیک موجود در خمیر دکلرتتراسایکلین باشد، خطر تغییر رنگ دندان وجود دارد و باید مراقب باشید که خمیر را به کانال ریشه محدود کنید و اگر دندان بیشتر از ۶۰ دقیقه قبل از کاشت مجدد خشک بوده است، از تماس خمیر با دیواره های محفظه پالپ خودداری شود. قبل از کاشت مجدد ممکن است درمان ریشه به صورت خارج دهانی انجام شود.
در دندان هایی با اپکس باز که بلافاصله مجدداً کاشته شده اند یا قبل از کاشت مجدد در محیط های ذخیره سازی مناسب نگهداری شده اند، رگ سازی مجدد پالپ امکان پذیر است. خطر تحلیل ریشه مرتبط با عفونت را باید در مقابل احتمال ایجاد عروق مجدد در فضای پالپ سنجید. چنین جذبی در دندان های کودکان بسیار سریع است. برای دندان های خیلی نابالغ باید از درمان ریشه دندان اجتناب شود مگر اینکه شواهد بالینی یا رادیوگرافیک نکروز پالپ وجود داشته باشد.
کنترل بالینی
دندان های کاشته شده باید پس از ۴ هفته، ۳ ماه، ۶ ماه، یک سال و پس از آن به صورت سالیانه توسط کنترل بالینی و رادیوگرافی تحت نظر باشند. معاینه بالینی و رادیوگرافی اطلاعاتی را برای تعیین نتیجه ارائه خواهد داد. ارزیابی ممکن است شامل یافته هایی باشد که به شرح زیر توضیح داده شده اند.
نتیجه مطلوب
اپکس بسته: بدون علامت، تحرک طبیعی، صدای کوبه ای طبیعی. عدم وجود شواهد رادیوگرافیک جذب یا استئیت دور رادیکولار: لامینا دورا باید طبیعی به نظر برسد.
اپکس باز. بدون علامت، تحرک طبیعی، صدای کوبه ای طبیعی. وجود شواهد رادیوگرافیک توقف یا ادامه تشکیل ریشه و رویش. از بین رفتن کانال پالپ قابل انتظار است.
نتیجه نامطلوب
اپکس بسته. علامت دار، تحرک بیش از حد یا عدم تحرک (آنکیلوز) همراه با صدای پرکاشن بالا. وجود شواهد رادیوگرافیک جذب (جذب التهابی، مرتبط با عفونت، یا تحلیل جایگزینی مرتبط با انکیلوز). هنگامی که انکیلوز در یک بیمار در حال رشد رخ می دهد، قرار گرفتن دندان فراتر از سطح طبیعی آن به احتمال زیاد منجر به اختلال در رشد آلوئولار و صورت در مدت کوتاه، میان مدت و طولانی مدت می شود.
اپکس باز. علامت دار، تحرک بیش از حد یا عدم تحرک (انکیلوز) همراه با صدای پرکاشن بالا. در مورد انکیلوز، تاج دندان در حالت بالاتر از سطح معمول به نظر می رسد. شواهد رادیوگرافیک جذب (جذب التهابی، مرتبط با عفونت، یا تحلیل جایگزینی مرتبط با انکیلوز) یا عدم ادامه تشکیل ریشه. هنگامی که انکیلوز در یک بیمار در حال رشد رخ می دهد، قرار گرفتن دندان بالاتر از سطح معمول به احتمال زیاد رخ می دهد که منجر به اختلال در رشد آلوئولار و صورت در کوتاه مدت، میان مدت و طولانی مدت می شود.
از دست دادن دندان
در مواردی که دندان ها در مرحله اورژانسی از دست می روند یا بعداً پس از ضربه از بین خواهند رفت، بحث با همکارانی که در مدیریت چنین مواردی تخصص دارند، بویژه در بیماران در حال رشد، محتاطانه است. در حالت ایده ال، این بحث ها باید قبل از نشان دادن علائم فروپاشی دندان انجام شوند. گزینه های درمانی مناسب ممکن است شامل ترمیم، پیوند از بدن خود بیمار، بریج با استفاده از رزین، پروتز دندان مصنوعی، بستن ارتودنتیک فاصله ها با اصلاح کامپوزیت و استئوتومی مقطعی باشد. چنین تصمیمات درمانی مبتنی بر بحث کامل با کودک و والدین، تخصص پزشک است و هدف آن باز نگه داشتن همه گزینه ها تا رسیدن به بلوغ است. پس از تکمیل رشد، کاشت ایمپلنت نیز می تواند در نظر گرفته شود.