مراقبت های دندانی کودکان دارای اختلالات مختلف

مراقبت های دندانی برای کودکان معلول
خرداد ۲۲, ۱۴۰۱
مسواک برقی برای کودکان
مرداد ۸, ۱۴۰۱در این نوشته می خوانید:
اختلالات روانی عصبی Neuropsychiatric
اختلالات روانی عصبی دسته قابل توجهی از بیماری ها را تشکیل می دهند، به عنوان مثال، اختلال طیف اوتیسم و اختلال بیش فعالی نقص توجه (ADHD). تخمین زده شده است که حداقل ۵ درصد از جمعیت کودکان ممکن است اختلال روانی عصبی داشته باشند. تشخیص ها بر اساس یک مجموعه خاص از علائمی هستند که دامنه های اصلی مشکلات تجربه شده توسط خود فرد را توصیف می کنند. تشخیصی که برای یک فرد داده می شود ممکن است در طول زمان تغییر کند، زیرا مشکلات و علائم با رشد فرد تغییر می کنند.
اختلال طیف اوتیسم
اختلال طیف اوتیسم (ASD) نوعی نمود رفتاری از اختلال عملکرد نوروبیولوژیک است. شیوع آن متفاوت است، اما تقریباً یک تا سه کودک در هر ۱۰۰۰ کودک تخمین زده شده است و به مقداری از افزایش میزان شیوع آن از دهه ۱۹۹۰ اشاره شده است. این احتمالاً به دلیل افزایش اطلاعات در مورد تشخیص است که منجر به افزایش نرخ تشخیص می شود. این سندروم پسران را بیشتر از دختران تحت تأثیر قرار می دهد. به منظور تشخیص ASD چهار معیار باید برآورده شوند:
- نقص مداوم در ارتباطات و تعامل اجتماعی در همه جا، تأخیر در رشد عمومی به حساب نمی آید.
- الگوهای تکراری و محدود رفتاری، علاقه مندی ها، یا فعالیت ها.
- علائم باید در اوایل دوران کودکی وجود داشته باشند (اما تا زمانی که تقاضای اجتماعی فراتر از ظرفیت های محدود روند، ممکن است به طور کامل آشکار نشوند)
- علائم با هم، عملکرد روزمره را محدود و مختل می کنند.
مشکلات اضافی که ممکن است برخی افراد را تحت تأثیر قرار دهند، عبارتند از بیش فعالی، مشکلات خواب و واکنش های غیر طبیعی و قوی به ادراک (شنوایی، دیدن، تماس فیزیکی). تا ۵۰ درصد از افراد مبتلا به ASD هرگز به زبان گفتاری دست نیافته اند. آنها همچنین با تعاملات اجتماعی و ارتباطات مشکل دارند، از جمله مشکلات در برقراری و درک ارتباط چشمی، حالات چهره و حالات بدنی، و همچنین درک، بویژه معنای عمیق تر زبان.
کودکان و نوجوانان مبتلا به ASD، اغلب در دامنه محدودی از رفتارها، علاقه مندی ها و فعالیت ها مشغول هستند؛ رفتارهای تکراری و کلیشه ای شایع هستند. Comorbidity یا دو بیماری همزمان، به معنای داشتن یک یا چند تشخیص، علاوه بر تشخیص اصلی است، در این مورد اغلب اوتیسم دیده می شود. به طور خاص، افزایش خطر صرع وجود دارد. ASD اغلب در افرادی بروز می یابد که به برخی از سندرم ها مبتلا هستند، به عنوان مثال افراد مبتلا به ناتوانی های ذهنی. مهم است بدانید که ASD دارای طیف گسترده ای در فنوتیپ (شکل ظاهری مربوط به ژن خاص) است، به عنوان مثال، تنوع زیادی بین افراد وجود دارد.
سندرم آسپرگرAsperger نشان دهنده اختلال طیف اوتیسم با عملکرد بالا است که شیوع آن سه تا پنج کودک از هر ۱۰۰۰ کودک است و پسران را بیشتر از دختران تحت تاثیر قرار می دهد؛ این اختلال می تواند از خفیف تا شدید باشد. افراد مبتلا به این نوع ASD اغلب دارای یک IQ طبیعی یا بالاتر از حد طبیعی هستند و بسیاری از آنها مهارت ها یا استعدادهای استثنایی در زمینه خاصی را نشان می دهند. در عین حال، آنها نقص قابل توجهی در مورد مهارت های اجتماعی دارند و می توانند در زمینه علاقه مندی خاص خود مشغول به کار شوند. گرچه بیمار با داشتن دامنه لغات وسیع، ممکن است مانند یک “استاد کوچک”به نظر برسد و پیشرفت مهارت های زبانی ممکن است در ظاهر طبیعی به نظر برسند، اما اغلب از نظر عملی و عروض (تلفظ واژه ها مطابق وزن) نقص هایی وجود دارد.
ASD یک معلولیت مادام العمر است، اما بسیاری از کودکان می توانند رشد قابل توجهی داشته باشند، به شرطی که آموزش های اولیه و جداگانه ارائه داده شوند. مهم است که با ابزارهایی برای برقراری ارتباط و در آموزش دارای ساختار برای زندگی روزمره، به کودک کمک کنیم؛ ابزارهای آموزشی مختلفی طراحی شده اند. مهم است که اطلاعات و آموزش خوبی به والدین و خانواده داده شود، و یک رابطه قابل اعتماد بین خانواده و سیستم آموزشی ایجاد شود. بسته به نقائص فرد، نیاز به کمک، به طور قابل توجهی بین افراد مبتلا به اختلالات طیف اوتیسم متفاوت است. برخی ممکن است به کمک تمام وقت نیاز داشته باشند، در حالی که برخی دیگر تنها برای سازماندهی مطالعات خود و یا برای برخی از فعالیت های خاص نیاز به کمک دارند.
ملاحظات مربوط به سلامت دهان و دندان در کودکان مبتلا به اوتیسم
همانطور که بسیاری از بیماران مبتلا به ASD برای زندگی روزمره خود به دیگران وابسته هستند، ممکن است عوامل خطر در آنها، در مقایسه با کودکان سالم متفاوت باشند. در تحقیقاتی که به بررسی گزارش های مربوط به شیوع پوسیدگی دندان ها در کودکان مبتلا به اوتیسم و کودکان سالم پرداخته اند نشان داده اند، در صورتی که هیچ بیماری زمینه ای دیگری وجود نداشته باشد هیچ تفاوتی در شیوع پوسیدگی دندان بین این دو گروه کودکان وجود ندارد. این احتمالاً به دلیل توانایی خانواده یا مراقبین در فراهم ساختن یک رژیم غذایی خوب برای کودک است، با مصرف اندک مواد غذایی که باعث بروز پوسیدگی دندان می شوند. از سوی دیگر، گزارش هایی مبنی بر شیوع بیشتر پلاک و ژنژیویت در کودکان مبتلا به اوتیسم در مقایسه با کودکان سالم وجود دارد. باز هم این دلیل ممکن است با تأثیر خانواد یا پرستاران کودک مرتبط باشد، زیرا بسیاری از کودکان و نوجوانان برای انجام فرایندهای بهداشتی دهان و دندان به کمک دیگران وابسته هستند، به عنوان مثال، مسواک زدن دندان ها برای یک نوجوان مبتلا به اوتیسم اغلب دشوار است.
ملاحظات ویژه برای مراقبت های دندانپزشکی کودکان مبتلا به اوتیسم
کودکان مبتلا به اوتیسم برای درک و تمرکز روی درمان های دندانپزشکی به کمک نیاز دارند. اغلب فقط برای آشنایی با دندانپزشکی، چندین مرتبه مراجعه نیاز است. مهم است که بیمار تنها نزد یک دندانپزشک و ترجیحاً همان دستیار برده شود تا با پرسنل آشنایی پیدا کند و بتواند به آنها اعتماد کند. اگر تیم دندانپزشکی از قبل بداند که کودک به ASD مبتلا است، بهتر است به صورت تلفنی با خانواده او تماس بگیرند. در این مصاحبه تلفنی، دریافت اطلاعات تا جای ممکن در مورد بیمار مفید خواهد بود؛ تمرکز روی نقاط قوت، چیزهایی که کودک دوست دارد، چه پاداش هایی مناسب هستند، آیا کودک صحبت می کند و اگر نه، بهترین راه برای برقراری ارتباط با او چیست، آیا کودک از چیزهای خاصی مانند سر و صدا یا نور شدید ترس دارد، و غیره. اغلب، افراد مبتلا به اوتیسم به شدت به صداها، طعم ها، بوها و صحنه های خاص حساس هستند. گاهی اوقات برای والدین یا پرستاران بهتر است که قبل از جلسه اصلی درمان کودک یک مرتبه بدون کودک به مطب یا کلینیک مراجعه کنند تا بتوانند از امکانات آنجا، جای پارک، ملاقات افرادی که باید به آنها مراجعه کنند، و موارد دیگر اطلاعاتی کسب کنند.
آشنایی با معاینه یا درمان می تواند طی چند قرار ملاقات برنامه ریزی شده تنها در یک یا چند روز جدا از هم، یا به صورت چند جلسه کوتاه که در یک روز به صورت شفاف و متوالی طراحی شده اند انجام شود. معمولاً امکان انجام یک معاینه خوب با آینه و پروب و انجام اقدامات پیشگیرانه مانند مسواک زدن، پولیش کردن و اعمال فلوراید موضعی، پس از این نوع آشنایی های ویژه ای با مراقبت های دندانی وجود دارد. با این حال، گرفتن عکس رادیوگرافی با اشعه ایکس یا انجام درمان هایی مانند پر کردن دندان اغلب نیاز به آرام بخش یا بیهوشی کامل دارد. برای کاهش نیاز به بیهوشی کامل، بسیار مهم است که روی پیشگیری از بیماری های دهان/ دندان تأکید شود. مراقبت های پیشگیرانه ممکن است توسط یک دستیار دندانپزشک آموزش دیده یا یک دندانپزشک انجام شوند، اما قرار ملاقات های منظم با فواصل کوتاه، به منظور حفظ تماس و اطمینان از موفقیت آمیز بودن تجربه کودک، حیاتی هستند.
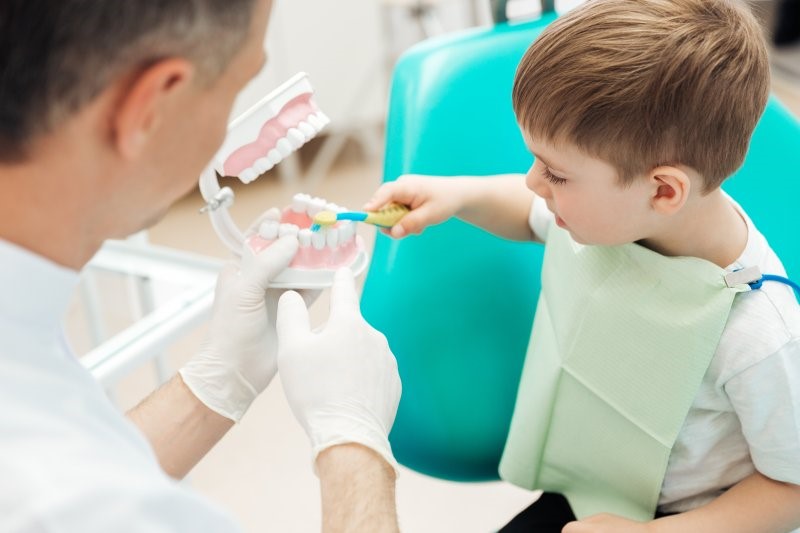
بسیاری از کودکان و نوجوانان مبتلا به ASD از تصاویر یا عکس ها به عنوان ابزار کمکی برای برقراری ارتباطات استفاده می کنند. امروزه، تکنیک های مدرن با دوربین های دیجیتال و چاپگرهای با کیفیت بالا، ایجاد این نوع ابزارهای کمکی سفارشی فردی را برای دندانپزشکان آسان کرده اند. عکس های کلینیک دندانپزشکی و دندانپزشک و کارکنانی که بیمار با آنها ملاقات خواهد کرد نیز باید در دسترس باشند. همچنین، عکس هایی از دهان باز که نشان دهنده “دهان خود را باز کن”، مسواک نشان دهنده تجهیزات برای پولیش، آینه، لامپ اتاق جراحی، و صندلی دندانپزشکی مفید هستند. تصاویر یا عکس ها را می توان با توالی در یک آلبوم عکس قرار داد که بیمار در ویزیت دندانپزشکی با آنها برخورد خواهد داشت. این را می توان هنگام آماده شدن برای مراجعه، و در طول ویزیت، به عنوان کمک برای یادآوری و درک آنچه در حال اتفاق افتادن است استفاده کرد. این نوع کمک ها هنگام درمان بیماران دیگر، مانند بیماران مبتلا به ADHD، ناتوانی ذهنی، کودکان با زبان دیگر، یا حتی کودکان خردسال یا مضطرب مفید است.
اینها نمونه هایی از عکس هایی هستند که می توانند به عنوان ابزار آموزشی برای بیماران مبتلا به اختلالات روانی عصبی استفاده شوند. بر اساس نیازهای فردی: تصاویر نشان دهنده ورودی مطب، صندلی دندانپزشکی، نور جراحی، مسواک، یک آینه و یک دهان باز (نشان دهنده “دهان خود را باز کن”) در این مورد انتخاب شده اند. عکس ها را می توان به ترتیب در یک آلبوم عکس قرار داد.
ارتباط با یک بیمار مبتلا به اوتیسم باید به اندازه ای شفاف و هدفمند باشد که او از کلام شما متوجه منظور شما شود و درک نشانه های غیر کلامی (زبان بدن) برای او بسیار دشوار خواهند بود. به بیمار بگویید که چه می خواهید و حتی از “بحث های کوچک” نیز اجتناب کنید. این به بیمار کمک خواهد کرد تا روی درمان دندانپزشکی تمرکز کند.
اختلال بیش فعالی نقص توجه
اختلال بیش فعالی نقص توجه (ADHD) یک اختلال شایع است که ۳- ۷% از کودکان و نوجوانان را تحت تأثیر قرار می دهد، بنابراین چیزی است که تمام پرسنل درگیر با مراقبت های بهداشتی دندان و دندان که با بیماران جوان کار می کنند، احتمال دارد با آن مواجه شوند. بنابراین دانش در مورد این وضعیت مهم است. ADHD ناشی از اختلال عملکرد بیولوژیکی سیستم عصبی است. شواهدی مبنی بر تأثیر زمینه ژنتیکی روی لوب پیشانی و منتقل کننده های پیام های عصبی، دوپامین و نوراپینفرین، وجود دارد، گرچه علت آن هنوز به طور کامل درک نشده است. مشکلات اصلی در ADHD عبارتند از بی توجهی، بیش فعالی و تکانشگری. تشخیص می تواند از نوع ترکیبی (شایع ترین) باشد که در آن فرد در تمام دامنه ها، یا بسته به گروه اصلی اختلالات نوع بی توجهی، و یا بیش فعالی- تکانشگری، علائم نشان می دهد. عمدتاً به دلیل تفاوت در تعاریف اعمال شده، و نیز به دلیل تفاوت های موجود در جمع آوری جمعیت در مطالعات مختلف، شیوع این اختلال، بین مطالعات به طور قابل توجهی متفاوت است. اغلب در پسران بیشتر از دختران تشخیص داده شده است، که باید به دلیل عدم تمرکز کافی روی هر دو گروه باشد. دلیل این امر احتمالاً این است که در دختران اختلالات قابل مشاهده مانند بیش فعالی کمتر مشاهده می شود. بسیاری از مشکلات در ADHD با بزرگ شدن فرد پایدار هستند و بسیاری از بیماران به اندازه افراد بزرگسال مشکل دارند. این شامل تعداد بیشتر سوء مصرف الکل یا مواد مخدر و اختلالات روانی است.
درمان برای ADHD شامل استفاده از استراتژی های روانشناختی با برنامه های آموزشی برای والدین و معلمان است. نشان داده شده است که عمدتاً داروهای حاوی متیل فنیداتmethylphenidate (مهار دوپامین و انتقال نورآدرنالین) یا اتموکستین atomoxetine (افزایش سطح نورآدرنالین در مغز) در بسیاری از کودکان مؤثر هستند.
ملاحظات مربوط به سلامت دهان و دندان در کودکان مبتلا به بیش فعالی و نقص توجه
این احتمال وجود دارد که کودکان مبتلا به انواع مختلف اختلالات توجه، در تنظیم سطح فعالیت های خود با نیازهای موقعیتی مشکل دارند و در انجام مراقبت های دندانی مشکلات بیشتری دارند. گزارشاتی مربوط به مشکلات بیشتر مدیریت رفتار در طول جلسات مراقبت های دندانپزشکی در بیماران مبتلا به ADHD و احتمالاً خطر بیشتر اضطراب دندانپزشکی وجود دارد. تعداد زیادی از بیماران مبتلا به ADHD در فضای دندانپزشکی، در سطحی پایین تر از سن خود رفتار می کنند. با توجه به سلامت دهان و دندان، مطالعات مربوط به پوسیدگی دندان ها نتایجی نسبتاً متناقض گزارش کرده اند، اما همسو با آن، به نظر می رسد افزایش خطر وجود دارد. همچنین گزارش شده است که رفتارهای بهداشتی دهان و دندان کودکان مبتلا به ADHD از لحاظ تعداد دفعات بیشتر مصرف مواد غذایی و نوشیدنی های شیرین و تعداد دفعات کمتر مسواک زدن، ضعیف تر باشد. علاوه بر این، عوارض جانبی داروهایی که برای ADHD مصرف می شوند شامل خطر خشکی دهان، تغییر یا کاهش احساس های گرسنگی و تهوع/ استفراغ هستند، که خطر بروز مشکلات سلامت دهان و دندان ها را افزایش می دهند.
ملاحظات ویژه برای مراقبت های دندانپزشکی کودکان مبتلا به بیش فعالی و نقص توجه
پیشگیری از مشکلات بهداشتی دهان و دندان همراه با ترویج نگرش مثبت و پذیرش مراقبت های دندانی باید هدف اصلی باشد. بسیاری از بیماران مبتلا به ADHD در تمرکز کردن و متمرکز شدن روی درمان های دندانی مشکل دارند. به منظور کمک به بیماران، حواس پرتی های بصری و شنوایی باید کاهش یابند. به عنوان مثال، هیچ رادیویی نباید وجود داشته باشد، درب اتاق درمان باید بسته باشد تا حواس پرتی را کاهش دهد و حداقل میزان ممکن حواس پرتی های بصری مانند اسباب بازی ها یا کتاب ها باید در اتاق وجود داشته باشند. تمرکز ارتباطات باید روی اطلاعات واضحی باشد که به کودک داده می شوند، در مورد آنچه که در طول درمان اتفاق خواهد افتاد، چه کسی نقش خواهد داشت، چه مدت طول خواهد کشید، و پس از آن چه باید کرد. دستورالعمل های مستقیم و هدفمند در طول درمان می تواند به تمرکز بیمار کمک کند؛ به عنوان مثال، دستورالعمل هایی مانند “بشین روی صندلی” به جای “می خوای رو صندلی بشینی؟” مانند بسیاری از کودکان دیگر مبتلا به اختلالات روانی عصبی، تصاویر یا عکس ها می تواند به عنوان ابزار آموزشی برای ارائه یک “طرح سفر” مراجعه به دندانپزشک استفاده شوند. تصاویر همچنین می توانند به عنوان ابزار و کمکی برای مسواک زدن در منزل استفاده شوند. مانند مراقبت های دندانی برای همه کودکان، جایزه دادن ضروری است و به جای دادن آن به عنوان اختتامیه در پایان ویزیت، باید مستقیماً زمانی داده شود که کودک در حال همکاری کردن است.
سندرم توره
سندرم توره تحت عنوان چندین تیک حرکتی و کلامی غیر ارادی تعریف شده است که بیش از یک سال طول بکشد. شیوع تقریباً ۱% است و پسران سه تا چهار برابر بیشتر از دختران تحت تأثیر قرار می گیرند. تیک های حرکتی ممکن است پیچیده شوند، کل بدن را شامل شوند، مانند لگد زدن. تیک های کلامی شامل ایجاد صداهایی مانند خرخر کردن، گلو صاف کردن، فریاد زدن و توقف کردن، و همچنین ممکن است تحت عنوان کوپرولالی coprolalia توصیف شود (استفاده غیر ارادی از کلمات یا جملات ناخوشایند). شرایط مرتبط می توانند شامل اختلالات ADHD، اضطراب و وسواس اجباری باشد. درمان، غیر از استراتژی های روانشناختی، شامل درمان رفتاری شناختی، و در مورد اختلال وسواس اجباری، دارو درمانی اغلب با مهار کننده های انتخابی باز جذب سروتونین.
ملاحظات بهداشت دهان و دندان
کودکان و نوجوانان مبتلا به سندرم توره در پرداختن به مراقبت های دندانپزشکی بیشتر با مشکل مواجه هستند. این احتمالاً منجر به افزایش احتمال خطر ابتلا به مشکلات مدیریت رفتاری دندانپزشکی و همچنین در طولانی مدت منجر به اضطراب دندانپزشکی نیز می شود. ملاحظات بهداشتی دهان و دندان در این بیماران شبیه به بیماران مبتلا به ADHD است.
ملاحظات ویژه برای مراقبت های دندانی
بخش “اختلال بیش فعالی کمبود توجه” را مطالعه کنید.
ناتوانی ذهنی
ناتوانی ذهنی، که مشخصه ویژه آن محدودیت های قابل توجه هم در عملکردهای فکری و هم در رفتار سازشگرانه است، که بسیاری از مهارت های اجتماعی و عملی روزمره را پوشش می دهد. ناتوانی قبل از ۱۸ سالگی آغاز می شود. اصطلاح عقب ماندگی ذهنی قبلاً در آمریکای شمالی استفاده می شد، در حالی که ناتوانی یادگیری اصطلاحی است که در انگلستان و اکثر اروپا مورد استفاده قرار گرفته است. پیش از این، تعریف ناتوانی ذهنی صرفاً بر مبنای مقیاس های روان سنجی بود که در آن IQ کمتر از ۷۰ به عنوان طبقه بندی معلولیت فکری در نظر گرفته می شد و IQ کمتر از ۵۰ نشان دهنده معلولیت فکری شدید است. تست IQ هنوز یک ابزار اصلی برای اندازه گیری عملکرد فکری است. با این حال، تعریف جدید، هم شامل عملکرد ذهنی و هم شامل مهارت های عملکردی در محیط فرد است؛ به همین دلیل فردی کهIQ کمتر از میانگین IQ دارد، یعنی کمتر از ۷۰، ممکن است به عنوان معلول فکری در نظر گرفته نشود، مگر اینکه دارای نقص در دو یا چند رفتار سازشگرانه باشد. ناتوانی فکری، حدود ۵/۲ تا ۳ درصد از جمعیت را تحت تاثیر قرار می دهد، و ۶/۰% دارای معلولیت شدید هستند. ناتوانی فکری می تواند در نتیجه عوامل ژنتیکی یا مادرزادی بوجود بیاید، یا در سنین کودکی به صورت اکتسابی ایجاد شود. طیف وسیعی در مورد اینکه چگونه فرد تحت تاثیر قرار می گیرد وجود دارد. بعضی از افراد با ناتوانی یادگیری خفیف ممکن است به حمایت بسیار کمی نیاز داشته باشند و به مدارس معمولی بروند، در حالی که افراد دارای معلولیت یادگیری شدید، به پشتیبانی تمام وقت در تمام انواع فعالیت ها نیاز دارند. همزمان شدن چند اختلال شایع است و به عنوان مثال، ناتوانی های فیزیکی، رفتاری و حسی، سندرم ها، نقایص مادرزادی قلبی و صرع را شامل می شود. نمونه هایی از شرایطی که در آنها ناتوانی یادگیری شایع است عبارتند از سندرم داون، سندرم X شکننده و سندرم حذف ۲۲q11.
ملاحظات بهداشت دهان و دندان
شیوع پوسیدگی دندان ها و مشکلات پریودنتال در کودکان مبتلا به ناتوانی های ذهنی معمولا به اندازه سایر کودکان است. با این حال، گزارش هایی از بیماری های دهان و دندان بیشتر در افراد مسن تر وجود دارد، شاید به دلیل مشکلاتی در انجام درمان، که منجر به بروز بیماری های درمان نشده ای می شوند که پیشرفت می کنند. مانند بیماران با شرایط دیگر، بسیاری از بیماران مبتلا به ناتوانی فکری، برای مسواک زدن به کمک دیگران وابسته هستند؛ اگر فرد باید این کار را خودش انجام دهد، مهارت های دستی ضعیف یا عدم انگیزه، اغلب منجر به بهداشت ضعیف دهان و دندان ها می شوند. با این حال، برای افرادی که انگیزه دارند اما ممکن است فاقد مهارت های لازم باشند، استفاده از مسواک های برقی می تواند سلامت لثه تأثیر مثبت داشته باشد.
ملاحظات ویژه برای مراقبت های دندانی
کودکان و نوجوانان مبتلا به ناتوانی فکری، درمان های دندانپزشکی را می پذیرند، اما باید بر اساس ظرفیت ها و نیازهای شخصی فرد سنجیده شوند. سطح همکاری به درجه درک فردی از درمان و همچنین سن بستگی دارد. به عنوان مثال، بی حس کننده های موضعی، انتزاعی هستند و شامل جنبه هایی هستند که مانند هر بیمار دیگری، در یک بیمار دارای معلولیت فکری می توانند ترس را تحریک کنند. در برخی موارد، بعد از تزریق، ، عمدتاً به دلیل احساس بی حسی، می توان انتظار یک واکنش منفی قوی را داشت. بیمار به دلیل عدم احساس در بخش بی حس شده، ممکن است به خود آسیب بزند. هنوز هم مهم است که برای این بیماران درمان بدون درد ارائه شود و استفاده از تزریق به الیاف پریودنتال لیگامان یا بی حسی موضعی بدون تنگ کننده های عروق می توانند مفید باشند. همینطور، هنگام درمان بیماران مبتلا به اختلالات روانپزشکی، معرفی و ارتباط مناسب مهم هستند. معرفی با استفاده از بگو- نشان بده- انجام بده (در مورد کاری که می خواهید توضیح دهید- تصویری در مورد آن نشان دهید- سپس آن را انجام دهید) اغلب موثر است و می تواند با استفاده از عکس ها یا تصاویر به عنوان ابزارهای آموزشی همراه باشد. توانمندی مربوط به ارتباط، به طور قابل توجهی متفاوت است، و دندانپزشک باید برای استفاده از بدن و حتی زبان اشاره آماده باشد. کودکان و نوجوانانی که ناتوانی فکری دارند، برای احساس راحتی در مطب دندانپزشکی، به زمان نیاز دارند و در این بیماران باید تلاش زیادی گذاشته شود. این بیماران بعلاوه، طی مراجعات دندانپزشکی که به خوبی برنامه ریزی شده اند، می توانند از ملاقات با یک تیم دندانپزشکی مشترک بیشتر بهره مند شوند.
سندرم حذف ۲۲q11
سندرم حذف ۲۲q11 یکی از شایع ترین سندرم های چندگانه آنومالی است و تقریباً در هر ۴۰۰۰ نوزاد یک نوزاد به آن مبتلا است. این سندرم قبلا به عنوان سندرم DiGeorge یا سندروم velocardiofacial توصیف شده است. این سندروم دارای یک ارث غالب اتوزومال است، اما در ۸۰ تا ۹۰ درصد از بیماران، حذف به صورت “نوپدیده” رخ می دهد. ظاهر بالینی به شکل قابل توجهی متفاوت است و بسیاری از بیماران ممکن است یک تصویر پزشکی پیچیده را نشان دهند. مشخصه ویژه ای که ممکن است وجود داشته باشد، شامل نقص های مادرزادی قلبی، نارسایی سیستم دفاعی با یا بدون شکاف کام و لب، عفونت های مکرر به علت هیپوپلازی تیموسی یا آپلازی یا ناسازی (عدم شکل گیری عضو به علت مشکلات مادرزادی در دوران جنینی)، مشکلات غذا خوردن، هیپوکلسمی/ هیپوپاراتیروئیدیزم، ناتوانی فکری و ناهنجاری های رفتاری است.
ملاحظات بهداشت دهان و دندان
گزارش هایی مبنی بر شیوع بالای پوسیدگی دندان در بیماران مبتلا به سندرم حذف ۲۲q11 وجود دارد. این ممکن است با میزان ترشح بزاق کم، تغییر خواص بزاق، و سطوح بالای باکتری های عامل پوسیدگیقابل توضیح باشد. علاوه بر این، مشکلات مربوط به عفونت های مکرر (به طور عمده در گروه سنی پیش دبستانی) و مشکلات تغذیه باعث افزایش خطر خوردن وعده های غذایی مکرر و احتمالاً مصرف غذا و نوشیدنی های حاوی ساکاروز می شود. اختلالات دندانی، عمدتاً هیپوپلازی مینای دندان و هیپومینرالیزیشن (عدم معدنی سازی کامل مینای دندان ها)، هیپودنشیا (کمتر بودن تعداد دندان ها نسبت به تعداد نرمال) و رویش با تأخیر یا دیر هنگام دندان ها ممکن است رخ دهد.
ملاحظات ویژه برای مراقبت از دندان
مراقبت از دندان برای بیماران مبتلا به سندرم حذف ۲۲q11 باید روی پیشگیری متمرکز باشد. بسیاری از بیماران مشکلات اعصاب و روان و ناتوانی یادگیری خفیف دارند و درمان باید بر اساس نیازهای فردی آنها اصلاح شود. با این حال، اگر قبل از درمان دندانپزشکی، معرفی و زمان کافی برای جلسه درمان اختصاص داده شود، اکثر بیماران آن را می پذیرند. بیماران متعددی در ادامه دادن جلسات درمان مشکل دارند، و اغلب به علت بیماری و عفونت در کودکان خردسال یا جلساتدرمان پزشکی متعدد، لغوهای مکرر اتفاق می افتند. در موارد نقایص مادرزادی قلب، پروفیلاکسی (درمان پیشگیرانه) اندوکاردیت باید بر اساس دستورالعمل های ملی مورد توجه قرار گیرد.
سندرم X شکننده
سندرم X شکننده ناشی از یک قطعه DNA ناپایدار در کروموزوم X است. تقریباً از هر ۴۰۰۰ پسر و دختر متولد شده، یک نفر تحت تأثیر قرار می گیرد، اما تنها ۲۰ تا ۳۰ درصد از دختران علائم نشان می دهند زیرا آنها دارای کروموزومX دوم هستند که معمولاً به خوبی عمل می کند. ویژگی های مشترک عبارتند از ناتوانی ذهنی، اختلالات طیف اوتیسم، اختلالات کمبود توجه، اختلالات گفتاری، نقص های قلبی، کاهش حجم عضلات و مشکلات بافت همبند. بسیاری از کودکان و نوجوانان مبتلا به سندرم X شکننده در شرایط جدید بسیار خجالتی و مضطرب هستند.
ملاحظات بهداشتی دهان و دندان
به غیر از مشکلات مربوط به اوتیسم و ناتوانی یادگیری، معمولاً یافتن مشکلات تغذیه شایع است. همچنین گزارش هایی از تعداد بیشتر مال اکلوژن ها وجود دارد.
ملاحظات ویژه برای مراقبت های دندانی
مراقبت های دندانی باید روی پیشگیری متمرکز باشند. درمان باید با توجه به مشکلات فردی بیمار مربوط به هر گونه اوتیسم یا ناتوانی فکری تغییر داده شود.
سندرم داون
سندرم داون، شایع ترین سندرم کروموزومال و علت ناتوانی فکری تشخیص داده شده است. سه نوع مختلف سندرم داون وجود دارد: تریزومی ۲۱ (trisomy 21- سه کروموزم به جای ۲ تا)، موزاییکیزم (mosaicism- وجود یاخته های مشتق از یک زیگون ولی با ترکیبات کروموزمی متفاوت)، و ترنس لوکیشن (translocation- انتقال بین دو محل). تریزومی ۲۱ زمانی رخ می دهد که یک کروموزوم اضافی ۲۱ وجود داشته باشد و این شکل اکثریت موارد را تشکیل می دهد. در موزاییکیزم (۲-۵%)، فرد ترکیبی از برخی از سلول های حاوی ۴۶ و ۴۷ کروموزوم را دارد. فردی که تحت تاثیر قرار گرفته است، بسته به تعداد سلول های درگیر و اینکه آنها کدامیک هستند، برخی از ویژگی های معمول سندرم را خواهد داشت. در نوع ترنس لوکیشن سندرم داون، بخشی از کروموزوم ۲۱ جدا می شود و به کروموزوم دیگری متصل می شود. بنابراین، به صورت ژنتیکی آنها ۴۷ کروموزوم دارند. شیوع این وضعیت چیزی بین یک کودک متولد شده از بین ۸۰۰-۱۰۰۰ تولد زنده است و در مادران با سن بالاتر از ۴۰ سال حتی بیشتر است. تقریباً ۲۵% از همه نوزادان متولد شده با سندرم داون از مادران بالای ۳۵ سال متولد می شوند.
ویژگی های متداول خاص مرتبط با سندرم داون عبارتند از ناتوانی فکری، اختلالات اعصاب و روان و مشکلات رفتاری (۲۰- ۴۰%)، ناهنجاری های قلبی مادرزادی، مشکلات تیروئید، تشنج، اختلالات شنوایی و اختلالات بصری، دمانس زودرس- زوال شدید عقل به علت بیماری مغز (آلزایمر- مانند)، عفونت های مکرر، هپاتیت B، بویژه در کشورهایی که افراد دارای معلولیت ممکن است هنوز در مراقبت های مسکونی با استانداردهای بهداشتی کمتر از حد مطلوب و لوسمی زندگی کنند.
ویژگی های کلی سندرم داون عبارتند از کوتاهی قد، تمایل به چاقی، عضلات شل و افتاده، بی ثباتی آتلانتو- آکسیال، هیپوپلازی میانه صورت، شکاف های پلکی اریب، چین های گوشه پلک برجسته، و چین های کف دست بوزینه ای.
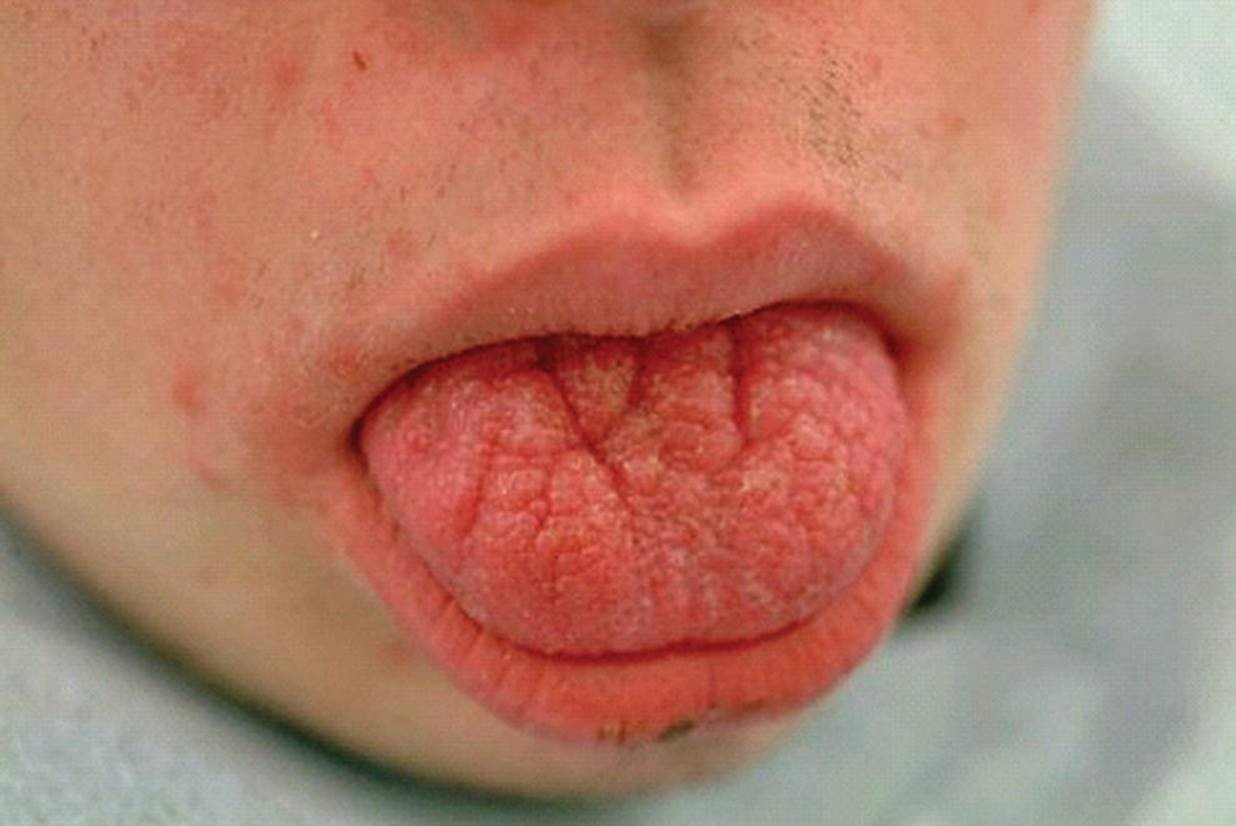
ویژگی های خاصی که در سندرم داون دیده می شوند عبارتند از موقعیت باز دهان، گاهی اوقات همراه با ریزش آب دهان، زبان جلو آمده، اغلب همراه با (شیارهای عمیق)، که می تواند یک چالش برای بهداشت دهان و دندان ها، یک پروگناتیزم (جلو آمدگی فک پایین) نسبی ، هیپودنشیا، میکرودنشیا (کوچک تر بودن دندان ها نسبت به حد معمول)، بیماری شدید پریودنتال، رویش با تأخیر در هر دو سری دندان ها، و تأخیر در افتادن دندان های شیری.
ملاحظات بهداشت دهان و دندان
بر خلاف کودکان بدون این سندروم در همین سن، بسیاری از افراد خردسال مبتلا به سندرم داون ممکن است هرگز قادر نباشند به انجام فرایندهای تهاجمی تر دندانپزشکی رضایت دهند، گرچه ممکن است ظرفیت رضایت دادن به انجام فرایندهای پیشگیرانه کمتر تهاجمی مانند فیشور سیلانت های و فلوراید تراپی موضعی را داشته باشند. آگاهی کارشناسان از یک اختلال ایجاد کننده نقص زودرس، رو به افزایش است، که در نوجوانی ظاهر می شود و ممکن است پیش درآمد بروز زوال عقل، به ویژه نوع آلزایمر، در آینده باشد. افراد جوانانی که به طور ناگهانی تحت تاثیر قرار می گیرند شروع به از دست دادن مهارت های خود می کنند، درونگرا می شوند و افسرده به نظر می رسند.
مشکلات حسی قابل توجه، به عنوان یک مانع برای مراقبت های دهان، تا زمان بزرگسالی آشکار نمی شوند، گرچه ممکن است در اوایل شنوایی دچار اختلال شود. اختلالات بینایی در ابتدا به عنوان یکی از پیامدهای تشکیل آب مروارید دیده می شود، اما بعدا، دیگر اختلالات بینایی، توانایی فرد را برای خواندن دستورالعمل ها و تجسم مسواک زدن کاهش می دهد.
گرچه در گذشته، شیوع پوسیدگی در کودکان مبتلا به سندرم داون بسیار اندک گزارش شده است، اما این ممکن است یک تصویر نادرست باشد، زیرا در مقایسه با هم سن و سالان غیر مبتلا، ممکن است تعداد دندان های کمتری در آنها روییده باشد تا پوسیدگی دندان آنها را تحت تأثیر قرار دهد. هیپوپلازی مینای دندان و وجود فاصله ممکن است به ترتیب، کودکان را بیشتر یا کمتر مستعد ابتلا پوسیدگی دندان کند. با این حال، استفاده از داروهای شیرین شده برای کنترل تشنج یا کنترل عفونت، همینطور خشکی دهان ناشی از برخی داروها، بویژه داروهایی که برای کنترل نوسانات خلق و خوی استفاده می شوند، ممکن است آنها را در معرض پوسیدگی دندان ها قرار دهند. تحقیقات قبلی از این نظریه حمایت می کنند که میزان ترشح، و همچنین کیفیت بزاق، ممکن است در افراد کم سن مبتلا به سندرم داون کاهش یابد. به دلیل مشکلات سیستم ایمنی بدن، بویژه، فاگوسیتوز (بلعیدن ذرات جامد بوسیله یاخته های زنده) مختل شده همراه با واکنش های ایمنی بدن، اما به خصوص هیومورال (وابسته به خلط های بدن)، کودکان مبتلا به سندرم داون ممکن است دچار شکل جدی بیماری پریودنتال شوند، شبیه به پریودنتیت تهاجمی موضعی که عمدتاً روی ناحیه دندان های جلوی فک پایین تاثیر می گذارد. نشان داده شده است که نظارت منظم و پاکسازی تخصصی دندان های افراد کم سن مبتلا به سندرم داون، در کاهش سرعت بیماری مخرب پریودنتال مؤثر است.
ملاحظات ویژه برای مراقبت از دندان ها
با وجود عکس فرضی از کودکان دوست داشتنی و شیرین، درصدی از کودکان مبتلا به سندرم داون، میزان قابل توجهی از اختلالات فکری را همراه با مشکلات رفتاری خواهند داشت. ممکن است به این معنی باشد که درمان های دندانپزشکی باید تحت آرام بخش ها یا احتمالاً بیهوشی عمومی انجام شوند. طبق دستورالعمل های ملی، برای هر گونه مراقبت دندانپزشکی، باید توجه ویژه ای به استفاده از پروفیلاکسی آنتی بیوتیک شود، که در آن شرایط قلب قابل توجهی وجود دارد که به آن نیاز دارند.
جایی که لازم باشد مراقبت های دندانی با کمک آرام بخش یا بی حسی عمومی ارائه شوند، مراقبت در دستکاری نیاز است، به این منظور که در آن بی ثباتی آتلانتو- آکسیال شناخته شده یا مشکوک است. آرام بخش به بیهوشی عمومی ترجیح داده می شود، زیرا در آن، مشکلات در لوله گذاری به علت عقب رفتگی فک بالا و احتمال بروز عفونت های قفسه سینه، باعث می شوند این روش خطرناک تر باشد.
در بسیاری از کشورها، درمان تنظیم اوروفاسیالorofacial برای آموزش و تحریک زبان و لب ها استفاده می شود. این در همکاری با پاتولوژیست زبان- گفتار انجام می شود (بخش “عملکرد موتور دهانی”).
فلج مغزی
فلج مغزی شایع ترین علت ناتوانی چشمگیر در دوران کودکی است. مشخصه ویژه آن یک اختلال غیر پیشرونده ساقه مغز است که منجر به ناتوانی های مختلف در فعالیت های حرکتی می شود. نقص به عنوان پیامد برخی از اشکال آسیب (تروما، عفونت) قبل یا بعد از تولد رخ می دهد. فلج مغزی به شکل چهار نوع اصلی ظاهر می شود: اسپاستیک (سفتی عضلانی)، آتنتوئید (حرکات آهسته، تلوتلو خوران)، اتاکسیک (نادرترین نوع که تعادل و هماهنگی را تحت تأثیر قرار می دهد) و ترکیبی از اینها. اغلب احتمال همزمانی چند اختلال، بیشتر اختلالات فکری و یا صرع، وجود دارد. طبقه بندی جدید شامل افرادی است که نقص حرکتی ندارند و تأکید بیشتری روی نقائص غیر حرکتی، عصبی- رشدی عملکردی و رفتاری شده است، همسو با طبقه بندی ICF که در بالا به آن اشاره شد. شیوع فلج مغزی از حدود ۵/۱ تا ۵/۲ در هر ۱۰۰۰ تولد زنده است.
ملاحظات بهداشتی دهان و دندان ها
ممکن است انتظار برود در کودکانی که اختلال حرکتی، یا صرع با تشنج های مکرر دارند، شیوع تروما افزایش یابد و تحقیقات قبلی از این نظریه حمایت می کند. تغییر کنترل عضلانی باعث بوجود آمدن دو اثر دیگر روی دهان این کودکان می شوند. یکی افزایش مال اکلوژن ها و دومی شیوع بیشتر آبریزش از دهان است. اکثر مطالعات شامل تعداد اندکی از کودکان هستند که نوع مال اکلوژن را نشان می دهند، اما در کسانی که گزارش شده اند، اورجت افزایش یافته و تمایل به مال اکلوژن کلاس ۲ زاویه دار مشاهده می شود.
آبریزش از دهان به دلایل مختلفی رخ می دهد. کودکان مبتلا به فلج مغزی اغلب دارای کنترل سر ضعیف هستند، بعلاوه سیل ناکافی لب، گرانش منجر به جمع شدن بزاق در جلوی دهان و آبریزش دهان یا سیالورهه (زیاد شدن بزاق) می شود. سوء عملکرد مرحله دوم بلع نیز به مشکلات می افزاید. اکثر بزاقی که داخل دهان انباشته می شود از غدد زیر مندیبل می آید. مدیریت آبریزش دهان شامل درمان های رفتاری، پارا مال اکلوژن، و حرکات دهانی است. در موارد خاصی که در آن این کافی نیست، درمان جراحی برای کانال کشی مجدد زیر مندیبل تا اوروفارینکس (گلو) انجام می شود. این درمان برگشت ناپذیر ممکن است خطر ابتلا به پوسیدگی دندان را افزایش دهد.